Explainer: Aktuelle Leitlinien zur Hormonersatztherapie (HRT) in der Menopause
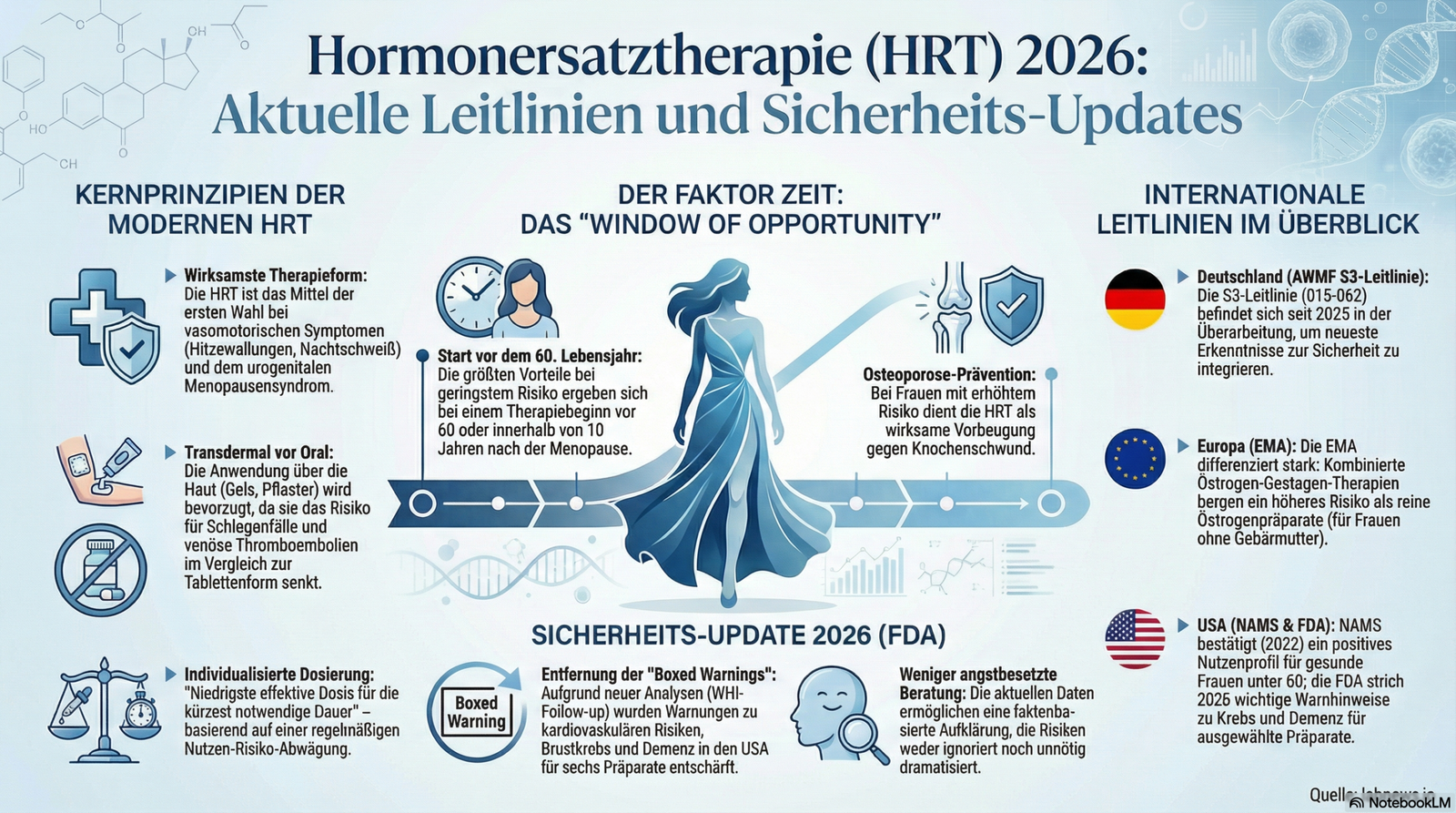
Die Hormonersatztherapie (HRT, auch menopausale Hormontherapie/MHT) wird in Deutschland und international weiterhin individuell und leitliniengerecht empfohlen, vor allem zur Linderung starker klimakterischer Beschwerden (vasomotorische Symptome wie Hitzewallungen/Nachtschweiß, urogenitale Beschwerden) und zur Prävention der Osteoporose bei Frauen mit erhöhtem Risiko.
Deutschland (AWMF-S3-Leitlinie „Peri- und Postmenopause – Diagnostik und Interventionen“)
Die aktuelle S3-Leitlinie der Deutschen Gesellschaft für Gynäkologie und Geburtshilfe (DGGG) und weiterer Fachgesellschaften (Stand 2020, gültig bis 31.12.2024, seit 2025 in Überarbeitung) empfiehlt HRT als wirksamste Therapie bei belastenden Wechseljahresbeschwerden. Sie gilt als Mittel der ersten Wahl bei vasomotorischen Symptomen und urogenitalem Syndrom der Menopause (GSM). Die Therapie sollte zeitnah nach Beginn der Beschwerden (idealerweise vor dem 60. Lebensjahr oder innerhalb von 10 Jahren nach Menopause-Eintritt) begonnen und individuell dosiert werden. Transdermale Applikation (Pflaster, Gel) wird gegenüber oraler bevorzugt, da sie das Risiko für venöse Thromboembolien und Schlaganfälle senkt. Gestagene sind nur bei intaktem Uterus erforderlich. Die Leitlinie betont eine regelmäßige Nutzen-Risiko-Abwägung und eine möglichst niedrige effektive Dosis für die kürzest notwendige Dauer.
Die Deutsche Menopause Gesellschaft (DMG) und weitere Fachgesellschaften unterstützen diese Empfehlungen und veröffentlichen regelmäßig Anwendungsempfehlungen sowie Stellungnahmen zu neuen Daten.
Europa (EMA und nationale Leitlinien)
Die Europäische Arzneimittel-Agentur (EMA) hat 2020 die Produktinformationen für HRT-Präparate aktualisiert. Die Risikohinweise zu Brustkrebs, kardiovaskulären Ereignissen und Demenz bleiben erhalten, werden jedoch differenzierter dargestellt: Das Risiko ist vor allem bei kombinierter Östrogen-Gestagen-Therapie und längerer Anwendung erhöht, während reine Östrogenpräparate (bei hysterektomierten Frauen) ein günstigeres Profil zeigen. Die EMA betont das individuelle Nutzen-Risiko-Profil und empfiehlt den Therapiebeginn vor dem 60. Lebensjahr oder innerhalb von 10 Jahren nach Menopause.
USA (NAMS und FDA-Entwicklung)
Die North American Menopause Society (NAMS) veröffentlichte 2022 eine aktualisierte Position zu HRT: Die Vorteile überwiegen bei gesunden Frauen unter 60 Jahren oder innerhalb von 10 Jahren nach Menopause-Eintritt die Risiken – insbesondere bei vasomotorischen Symptomen und Osteoporoseprävention. Transdermale Applikation und niedrige Dosen werden bevorzugt. Die FDA hat im Februar 2026 die „boxed warnings“ zu kardiovaskulären Risiken, Brustkrebs und Demenz aus sechs HRT-Präparaten entfernt, da neuere Analysen zeigen, dass das Risiko bei zeitgerechtem Beginn geringer ist als früher angenommen (basierend auf WHI-Follow-up und weiteren Studien). Die Fachinformation enthält jedoch weiterhin detaillierte Risikohinweise.
Zusammenfassung der aktuellen Empfehlungen (2026)
HRT bleibt die wirksamste Therapie bei belastenden Wechseljahresbeschwerden und Osteoporoseprävention. Sie sollte individualisiert, zeitnah nach Menopause-Beginn und möglichst transdermal erfolgen. Die Risiken (vor allem Brustkrebs und venöse Thromboembolien bei kombinierter Therapie) sind bei jüngeren Frauen (unter 60 bzw. <10 Jahre postmenopausale) geringer als früher befürchtet. Regelmäßige Nutzen-Risiko-Abwägung und niedrige effektive Dosis sind Standard. Die FDA-Änderung 2026 unterstützt eine faktenbasierte, weniger angstbesetzte Beratung, ohne die Risiken zu negieren.
Aktuelle Leitlinien (Stand 2026):
- Deutschland: S3-Leitlinie 015-062 (Überarbeitung läuft seit 2025)
- Europa: EMA-Produktinformationen (2020, unverändert 2026)
- USA: NAMS Position Statement 2022 + FDA-Label-Update 2026
Für individuelle Entscheidungen ist eine ausführliche ärztliche Beratung essenziell.