Eine von der Mayo Clinic geleitete und in Cell Reports Medicine veröffentlichte Studie mehrerer Institutionen berichtet, dass die Kombination einer Immuntherapie der nächsten Generation mit einer Standard-Hormontherapie vor der Operation dazu beitragen könnte, ein langjähriges Hindernis bei der Behandlung von Prostatakrebs im Frühstadium zu überwinden
Die Immuntherapie hat sich bei Prostatakrebs im Allgemeinen als ineffektiv erwiesen, da die Tumore immunologisch als „kalt“ gelten. Das bedeutet, sie ziehen nicht genügend Immunzellen an, um einen starken Angriff auszulösen. Die häufig angewandte Hormontherapie bei Prostatakrebs, die sogenannte Androgenentzugstherapie (ADT), kann die Tumore vorübergehend reaktionsfähiger machen, indem sie Immunzellen in den Tumor lockt. Dieser Nutzen ist jedoch nur von kurzer Dauer: Die Behandlung erhöht auch die Anzahl regulatorischer T-Zellen (Tregs), die das Immunsystem hemmen und seine krebsbekämpfende Wirkung abschwächen.
In der ersten randomisierten Studie der frühen Phase am Menschen untersuchten Forscher, ob die zusätzliche Gabe einer Immuntherapie der nächsten Generation zur Hormontherapie vor einer Operation die Immunsuppression aufheben kann. Die Kombination reduzierte die Anzahl regulatorischer T-Zellen (Treg) in Prostatatumoren. Patienten, deren Tumore die stärkste Reduktion aufwiesen, blieben mit höherer Wahrscheinlichkeit während der Nachbeobachtung krebsfrei.
„Diese Studie bot eine einzigartige Gelegenheit, ein neues Immuntherapeutikum an Patienten mit lokalisiertem Prostatakrebs zu testen. Sie haben noch keine Metastasen, aber ein hohes Risiko, dieses Stadium zu erreichen. Diese Patienten können möglicherweise geheilt werden“, sagt Dr. Casey Ager, Krebsimmunologe an der Mayo Clinic und Erstautor der Studie.
Die Androgenentzugstherapie (ADT) entzieht Krebszellen männliche Hormone wie Testosteron, die diese als Energiequelle nutzen. Die erwünschten immunologischen Effekte der ADT werden jedoch durch regulatorische T-Zellen (Tregs) eingeschränkt, die normalerweise eine Überreaktion des Immunsystems auf bestimmte Substanzen und damit einen Angriff auf den eigenen Körper verhindern. Laut Dr. Ager schränken diese Tregs im Falle von Prostatakrebs die Wirksamkeit der Immuntherapie ein.
„Die Hormontherapie führt zur Anlockung vieler verschiedener Immunzellen, die den Tumor angreifen und abtöten können. Gleichzeitig tritt jedoch eine gegenläufige Reaktion auf: Regulatorische T-Zellen (Tregs) unterdrücken das Immunsystem, wodurch der Tumor letztendlich fortschreiten kann“, erklärt Dr. Ager. Er und ein Forscherteam der Mayo Clinic arbeiteten mit Kollegen des Columbia University Irving Medical Center, des Memorial Sloan Kettering Cancer Center und von Bristol Myers Squibb zusammen, um zu untersuchen, ob die Unterdrückung von Tregs diese Hürde überwinden kann, indem die „Bremsen“ des Immunsystems auf sichere Weise gelöst werden, um eine bessere Immunantwort gegen Prostatakrebs zu ermöglichen.
Die Studie, die zur Bewertung der Sicherheit und der biologischen Wirkungen konzipiert war, umfasste 24 Männer mit lokalisiertem Prostatakrebs mit hohem Risiko und kam zu dem Ergebnis, dass die Hinzunahme des experimentellen Fc-verstärkten Anti-CTLA-4-Antikörpers BMS-986218 zur Hormontherapie die Anzahl der Tregs innerhalb der Tumore im Vergleich zur alleinigen Hormontherapie signifikant reduzierte.
„Die selektive Reduktion von regulatorischen T-Zellen (Tregs) in Tumoren ist seit Langem ein angestrebtes Ziel der Onkologie. Wir hatten die Möglichkeit, ein Medikament zu testen, das so entwickelt wurde, dass es Tregs effektiver reduziert als unsere bisherigen Präparate. Es zielt auf CTLA-4 ab, das auf Tregs, insbesondere in Tumoren, stark exprimiert wird“, erklärt Dr. Ager.
Die Ergebnisse liefern den ersten klinischen Beweis dafür, dass eine gentechnisch veränderte Anti-CTLA-4-Therapie regulatorische T-Zellen in Prostatatumoren eliminieren kann.
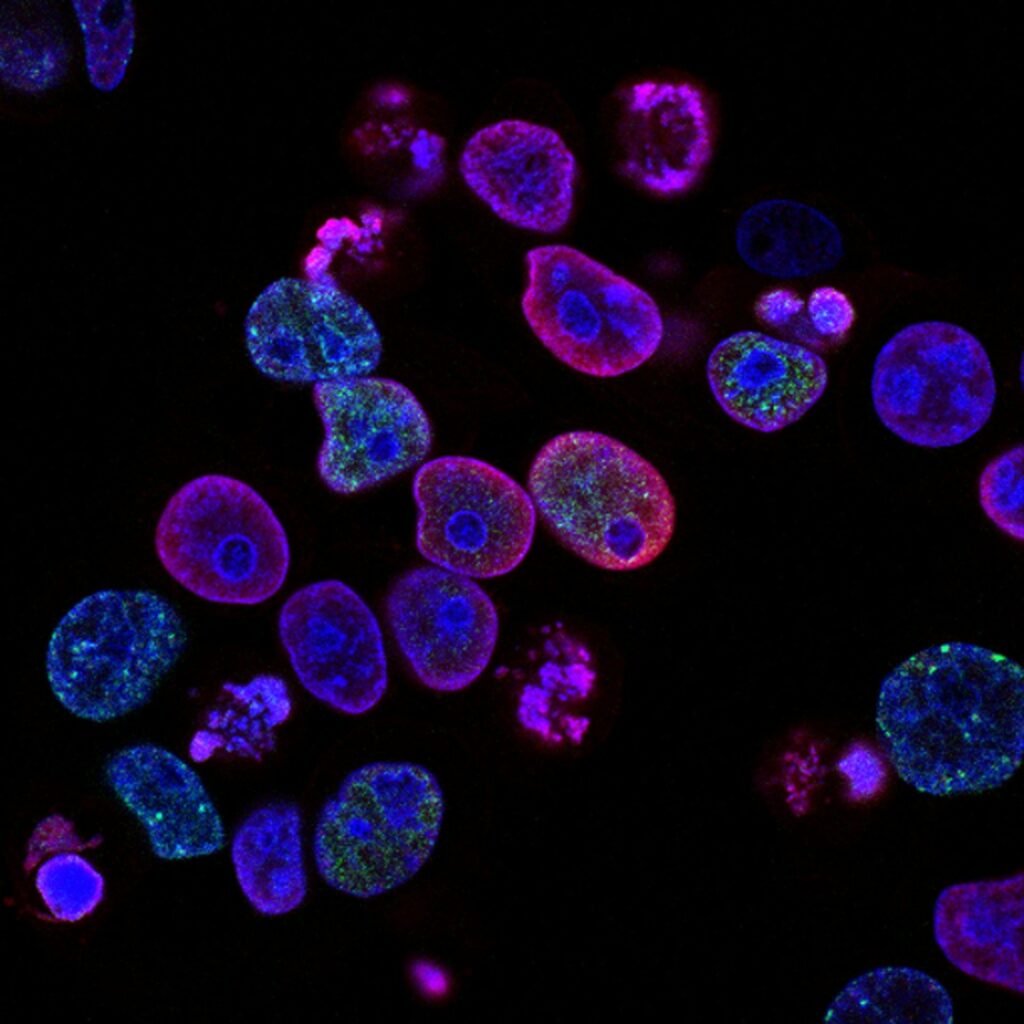
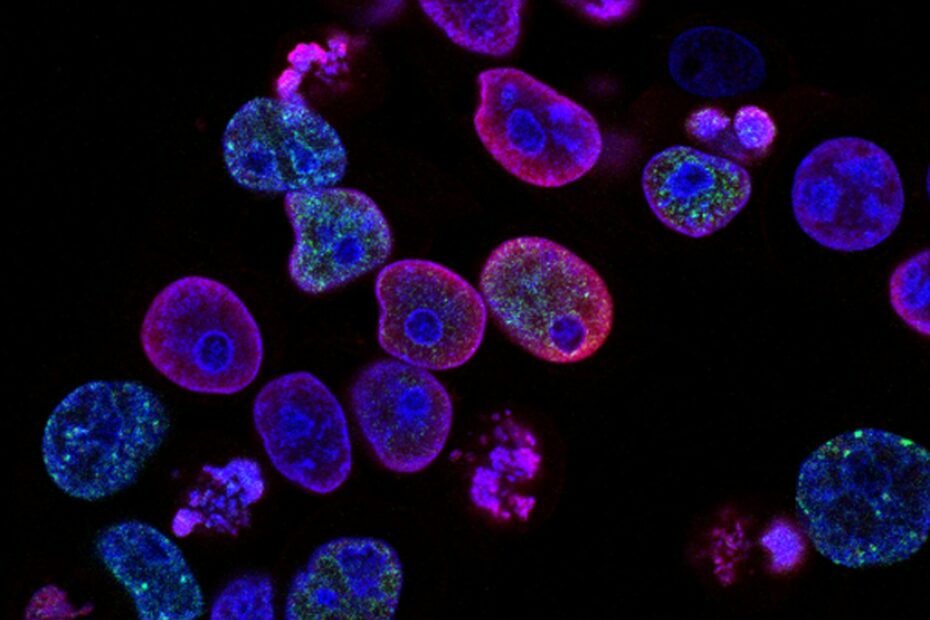
Da die Behandlung vor der Operation erfolgte, konnten die Forscher nach der Behandlung auch große Abschnitte der operativ entfernten Prostatatumoren analysieren, anstatt auf winzige Gewebeproben beschränkt zu sein, die nur wenige Immunzellen für die Untersuchung enthalten. Laut Dr. Ager ermöglichte diese seltene Gelegenheit den parallelen Einsatz mehrerer fortschrittlicher Technologien, um in beispielloser Detailtiefe zu erfassen, wie diese neuartige Immuntherapie das komplexe Immunmilieu von Prostatakrebs beeinflusst – bis hin zur Ebene einzelner Immunzellen. Dieser umfassende Einblick in den Tumor lieferte neue Erkenntnisse darüber, wie die Therapie auf Immunzellen wirkt, welche Patienten am meisten davon profitieren könnten, und identifizierte potenzielle Biomarker für zukünftige Studien.
Cell Reports Medicine
DOI